Im Notfall
Augenklinik in Berlin-Charlottenburg

Über unsere Abteilung für Augenheilkunde in der Schlosspark-Klinik Berlin
„Das Auge war vor allen anderen das Organ, womit ich die Welt faßte."
(Johann Wolfgang von Goethe: Aus meinem Leben. Dichtung und Wahrheit, 2. Teil, 6. Buch)
In der Abteilung für Augenheilkunde in der Schlosspark-Klinik in Berlin umsorgt unsere Patientinnen und Patienten ein hochqualifiziertes, motiviertes und eingespieltes Team aus Ärzten, Ärztinnen, Arzthelfenden, Pflegekräften, Orthoptistinnen und Sekretärinnen. Für die unterschiedlichen Erkrankungen des Auges haben wir entsprechende Spezialsprechstunden eingerichtet. Dabei steht uns ein breites Spektrum diagnostischer und therapeutischer Verfahren wie Augenlaser oder verschiedene Augenoperationen zur Verfügung. Die Behandlung kann je nach Erkrankungsbild stationär oder ambulant in der Augentagesklinik in Charlottenburg, nahe Westend, erfolgen. In unserem modernen OP-Zentrum für Augenheilkunde in der Schlosspark-Klinik in Charlottenburg führen wir jährlich mehr als 4.000 Operationen durch.
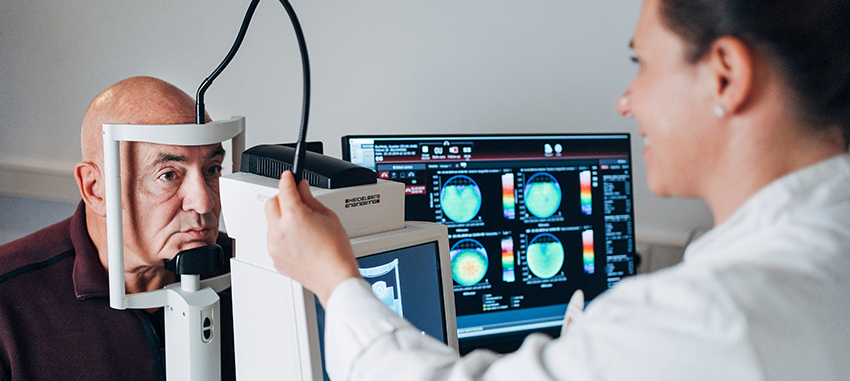
Augenheilkunde in Berlin: Schwerpunkte des Fachbereichs in der Schlosspark-Klinik
Der Fachbereich für Augenheilkunde in Berlin-Charlottenburg behandelt unter anderem den „Grauen Star", Hornhauterkrankungen sowie Fehlsichtigkeiten, Augenfehlstellungen und Glaukome. Auch Netzhauterkrankungen nehmen wir uns an. Diese Schwerpunkte setzen wir in der Abteilung für Augenheilkunde in Berlin:
-
Leistungsspektrum
- Hornhauterkrankungen/Hornhautchirurgie (pKPL, DMEK, DSAEK, DALK)
- Keratokonus und Crosslinking
- Katarakt- und Linsenchirurgie
- Glaukombehandlung und Glaukomchirurgie
- Netzhauterkrankungen und Netzhautchirurgie
- Intravitreale Medikamenteneingabe (IVOM-Therapie)
- Sehschule, Operative und konservative Behandlung von Augenfehlstellungen, wie z.B. Schielen
- Tränenwegschirurgie
- Behandlung von Tumoren der Lider und der Augenanhangsgebilde sowie chirurgische Behandlung von Lidfehlstellungen
-
Diagnostische Möglichkeiten
Optische Kohärenztomographie (OCT)
Diese Untersuchung erstellt Querschnittsbilder der Netzhaut und ermöglicht eine hochauflösende Darstellung der unterschiedlichen Netzhautschichten an der Stelle des schärfsten Sehens, sowie eine Messung der Netzhautdicke- Makula-OCT. Von besonderer Bedeutung ist diese Untersuchung in der Verlaufskontrolle bei der Behandlung von Makulaödemen, Maculaforamina oder einer epiretinalen Membran. Das Papillen-OCT steht insbesondere bei den Erkrankungen des grünen Stars (Glaukom) im Vordergrund. Hierbei kann eine Aussage über das Stadium und eine mögliche Progredienz der Erkrankung objektiv erfasst werden.Fluorenszenz-Angiographie
Bei dieser Untersuchung wird ein spezieller Farbstoff (Fluoreszein) intravenös appliziert und anschließend Fotografien vom Augenhintergrund gemacht. Diese Untersuchung ist unter anderem bei Patienten mit altersbedingter Makuladegeneration, bei diabetischer Retinopathie sowie nach venösen Gefäßverschlüssen wichtig.Fundusphotographie
Zur Dokumentation von Veränderungen am Augenhintergrund (z.B. Muttermale der Aderhaut)Ultraschall
Zur genauen Vermessung von Veränderungen am Augenhintergrund und zur Darstellung der Netzhaut, wenn kein Einblick in das Auge mehr möglich ist, wie zum Beispiel bei Glaskörperblutungen.Biometrie mittels IOL-Master
Die optische Laser-Biometrie stellt eine der wichtigsten Untersuchungen vor der Planung einer Linsen(Katarakt)operation dar. Dabei werden die Achsenlänge, Vorderkammertiefe und Hornhautbrechkraft des Auges hochpräzise ausgemessen und die Stärke der zu implantierenden Linse nach der Entfernung der alten, körpereigenen Linse berechnet. Die Untersuchung bedarf keiner Weitstellung der Pupillen und ist kontaktlos. Sie ermöglicht darüber hinaus eine möglichst genaue Aussagekraft über die nach der Operation zu tragende Brille.Perimetrie (Gesichtsfelduntersuchung)
Die Perimetrie dient der Untersuchung des Gesichtsfeldes und ermöglicht eine Beurteilung der Funktion des Sehnervens. Insbesondere spielt diese eine wichtige Rolle für die Diagnosestellung und die Beurteilung des Verlaufs eines Glaukoms (grüner Star). Darüber hinaus ermöglicht die Perimetrie eine weiterführende Diagnostik bezüglich anderer Erkrankungen (z.B. bei Entzündungen oder Gefäßverschlüssen).Hornhaut-Topographie
Die Hornhauttopographie ist eine moderne Methode zur detaillierten Vermessung (Höhenrelief, Krümmung, Schichten) der Hornhaut. Die Messung ist insbesondere bei Erkrankungen wie dem Keratokonus, angeborenen Hornhautverkrümmungen, Vernarbungen nach Verletzungen und Entzündungen, nach Laserbehandlungen(z.B. LASIK) oder Hornhautoperationen von entscheidender Bedeutung.Endothelzellzahlmessung der Hornhaut
Die Hornhaut besteht aus mehreren Schichten, die innerste Schicht stellt das Endothel dar. Die Funktion der Zellen besteht darin, die Hornhauttransparenz zu erhalten. Diese Untersuchung ist inbesondere vor Linsen(Katarakt)- und Hornhautoperationen für die Indikationsstellung und Prognose nach der Operation wertvoll. -
Hornhauterkrankungen- und Hornhautchirurgie
Die Hornhaut (Kornea) bildet die vordere, äußere Begrenzung des Augapfels und fungiert aufgrund ihrer Transparenz als "Fenster" und Brechungsmedium für das in das Auge einfallende Licht. Bei schweren Verletzungen oder Entzündungen der Hornhaut kommt es häufig zu einer irreversiblen Narbenbildung, die das Sehen stark beeinträchtigt. Die Wiederherstellung des Sehvermögens oder auch der Erhalt des Auges der betroffenen Patienten ist in diesen Fällen häufig nur durch Ersatz des veränderten Hornhautgewebes mittels einer Spenderhornhaut möglich. Aber auch anlage- und altersbedingt oder nach operativen Eingriffen kann es zu Hornhautveränderungen kommen, die eine Transplantation erforderlich machen.
Wie hoch sind die Risiken einer Hornhauttransplantation?
Die Erfolgsrate (5-Jahres Überlebensrate) bei Hornhauttransplantationen ist im Normalfall (wenn keine schweren Entzündungen oder Gefäßeinsprossungen bestehen) sehr hoch. Sie liegt bei etwa 90%. Anders sieht es aus, wenn aufgrund einer Erkrankung Blutgefäße in die Hornhaut eingewachsen sind. In solchen Fällen müssen die Spenderhornhäute sorgfältig analysiert und so ausgesucht werden, damit sie in möglichst vielen Eigenschaften mit dem körpereigenen Gewebe des Empfängers übereinstimmen. Die Gefahr einer Abstoßung wird auf diese Weise zumindest reduziert, liegt aber trotzdem bei etwa 40-60%.Wer kann eine Hornhaut spenden?
Jeder Mensch, der nicht selbst an einer Hornhauterkrankung leidet, kann ohne Altersbegrenzung über einen Eintrag in einen Organspendeausweis oder eine Mitteilung an seine Angehörigen die Spende seiner Hornhaut festlegen. Hornhäute können bis zu 72 Stunden nach dem Tod entnommen werden. Die entnommene Hornhaut wird dann in einem Kulturmedium bei 32°C in einer Hornhautbank im Brutschrank gelagert und kann dort bis zu 4 Wochen aufbewahrt werden. Wir arbeiten mit der von Prof. Rieck aufgebauten Hornhautbank Berlin zusammen, die Bestandteil der Gewebebank der Charité ist und sich inzwischen zur größten Hornhautbank Deutschlands entwickelt hat. Damit sind Verfügbarkeit und Qualität der Transplantate in unserer Klinik auch für die ständig wachsende Zahl von Patienten gesichert.Neue OP-Techniken erhöhen die Erfolgsrate und bringen die Sehkraft schneller zurück
Bisher wurde hauptsächlich der zentrale Teil einer kompletten Hornhaut verpflanzt (perforierende Keratoplastik). Allerdings erreichten die Patienten häufig nur durch das Tragen von harten Kontaktlinsen eine ausreichende Sehschärfe und es kam häufiger zu Komplikationen. Diese Technik ist heute nur noch nötig, wenn die gesamte oder ein Großteil der Hornhaut geschädigt oder erkrankt ist.Neue Transplantationstechniken haben die Hornhaut-Verpflanzung in den letzten Jahren entscheidend verbessert. So ist es heute möglich, anstelle der gesamten Hornhaut nur noch einzelne, betroffene, hauchdünne Schichten zu transplantieren (lamelläre Keratoplastik). Die Patienten sehen anschließend deutlich schärfer, sind wesentlich schneller wieder gesund und etwaige Abstoßreaktionen sinken auf ein Minimum.
Großen Anteil daran hat die neue DMEK-Technik („Descemet Membrane Endothelial Keratoplasty“), die in unserer Augenklinik fast täglich durchgeführt wird. Bei diesem Verfahren wird minimalinvasiv nur die erkrankte innerste Schicht der Hornhaut entfernt und durch eine zuvor präparierte, nur etwa 20µm dünne Spenderhornhautlamelle ersetzt. Das Transplantat wird mittels Luftblase an der Innenseite der Empfänger-Hornhaut angedrückt. Deshalb muss der Patient am Tag der Operation noch 1-2 Tage viel auf dem Rücken liegen, bis das Transplantat gut angewachsen ist. Bereits nach wenigen Tagen kann der Patient wieder gut sehen. Die Sehschärfe beträgt dann oft schon 50 Prozent und kann langsam auf Werte bis über 80 Prozent ansteigen.
Inzwischen wird an unserer Klinik fast jeder zweite Patient, der eine neue Augenhornhaut benötigt, nach der neuen Methode operiert. Die meisten von ihnen leiden an der Fuchs´schen Endotheldystrophie, benannt nach Emil Fuchs, einem Wiener Augenarzt. Bei dieser Erkrankung sterben verstärkt die Endothelzellen der innersten Hornhaut-Schicht ab. Hier ist es heute mithilfe der DMEK-Technik möglich, gezielt diese Schicht durch ein hauchdünnes Transplantat mit gesunden Zellen zu ersetzen.
Informationsbroschüre als PDF zum Downloaden
Hornhaut-Transplantation (Keratoplastik) -
Keratokonus und Crosslinking
Der Keratokonus ist eine kegelförmige Vorwölbung der Hornhaut. Durch die krankhafte Elastizität der Hornhaut wird diese immer dünner. Dadurch kommt es zu einer zunehmenden Kurzsichtigkeit und Hornhautverkrümmung (Astigmatismus). Meist beginnt die Erkrankung, deren Ursache unbekannt ist, in der Pubertät und geht mit häufigen Schwankungen der Sehschärfe und der Brillenstärke, später aber beispielsweise auch mit Doppelbildern und Bildverzerrungen einher. Das UV-Crosslinking (CXL) mit Riboflavin (Vitamin B2) ist eine Behandlung zur chemischen Vernetzung der Kollagenfasern in der Hornhaut. Sie beugt dem Fortschreiten des Keratokonus nachweislich vor. Durch das Vernetzen der Hornhaut wird die zu weiche Hornhaut mittels „Brückenbildung" im Gewebe versteift. Es ist die bisher einzige Behandlungsmethode, die das Fortschreiten des Keratokonus nachweislich für einige Jahre stoppen kann. Möglichweise ist sie sogar dauerhaft wirksam. Nur bei wenigen Betroffenen hat das Crosslinking kaum Wirkung. Aufgrund der guten Ergebnisse ist die Behandlung seit April 2019 unter bestimmten Voraussetzungen eine Kassenleistung. Im Extremfall, bei sehr weit fortgeschrittenem Keratokonus, kann nur durch einen Hornhautersatz (Hornhauttransplantation) das Sehen wieder normalisiert werden kann. Wir sind ein spezialisiertes Zentrum sowohl für die Früherkennung des Keratokonus als auch für die Durchführung von Crosslinking und Hornhauttransplantationen.
-
Katarakt („Grauer Star“) - und Linsenchirurgie
Kataraktoperation
Der graue Star ist eine Linsentrübung des Auges, welche meist bei älteren Menschen vorkommt. Durch die eingetrübte Linse können Lichtstrahlen nicht mehr ungehindert in das Auge einfallen. Als Folge beklagen die betroffenen Patienten eine verstärkte Blendempfindlichkeit, unscharfes Sehen beim Blick in die Ferne und Nähe, zunehmende Leseschwierigkeiten sowie eine Abnahme der Kontrasstempfindlichkeit. Häufig ist durch eine Brillenkorrektur nur noch begrenzt eine Sehverbesserung möglich. Mittels einer Routineoperation, welche in der Regel komplikationslos verläuft, wird der graue Star Therapiert. Diese Operation kann stationär oder ambulant durchgeführt werden. Nach eine gründlichen Voruntersuchung zur ärztlichen Einschätzung der Linsentrübung sowie einem ausführlichen Aufklärungsgespräch kann ein Termin zur Kataraktoperation mit unserer Augenklinik vereinbart werden. Bei der Operation wird die körpereigene Linse über einen wenige Millimeter (2,8mm) großen Schnitt zerkleinert und anschließend maschinell abgesaugt (entfernt) anschließend wird eine neue Kunstlinse in das Auge implantiert. Zur Korrektur weiterer Sehfehler wie z.B. Alterssichtigkeit (Presbyopie) oder Hornhautverkrümmung (Astigmatismus) können Speziallinsen Implantiert werden, welche ein Sehen ohne Brillenkorrektur ermöglichen. Die erforderliche Linsenstärke wird bei der Voruntersuchung für Ihr Auge ausgemessen und anhand der Messergebnisse wird eine für Sie passende Linse besprochen und ausgewählt. Bei den Intraokular-Linsen stehen folgende Haupttypen zur Verfügung:Monofokale, asphärische Linsen
Hiermit wird ein Fokuspunkt ermöglicht welcher ein gutes Sehen in der Ferne oder in der Nähe ermöglicht. Die von uns Implantierten Linsen sind moderne, asphärische Intraokularlinsen welche einen Blaulichtfilter besitzen. Die Kosten für diese Linsen werden von Ihrer Krankenkasse übernommen. In jedem Fall wird nach der Operation eine Lese- oder Fernbrille bzw. Gleitsichtbrille benötigt.Sonderlinsen
- Multifokale Linsen:
Hiermit werden mehrere Fokuspunkte gesetzt welche ein gutes Sehen ohne Brille in der Ferne, in der Nähe und oder im Zwischenbereich (Distanz für z.B. PC-Arbeiten) möglichen, mit dem Ziel eine Brillenlosigkeit zu erreichen. Die Mehrzahl der Patienten bei denen eine multifokale Linse Implantiert wurde haben gute Aussichten künftig keine Brille mehr zu benötigen. - Torische Linsen bzw. multifokal-torische Linsen:
Sollte ein höherer Astigmatismus (Hornhautverkrümmung) vorliegen würde nach einer monofokalen Linsenimplantation das Tragen einer Brille für die Ferne und Nähe erforderlich sein. Die torischen Linsen ermöglichen die Brillenfreiheit für die Ferne und multifokal-torische Linsen sogar für die Ferne und die Nähe. Da kein Auge dem anderen gleicht bedarf es einer gründlichen Voruntersuchung bei der Sie über die jeweiligen Linsentypen beraten werden. In der Regel werden die zusätzlichen Kosten für die Sonderlinsen von den Krankenkassen nicht übernommen und müssen bei Wunsch einer Sonderlinse vom Patienten getragen werden.
- Multifokale Linsen:
-
Glaukombehandlung und Glaukomchirurgie („Grüner Star“)
Krankheitsbild
Das Glaukom, auch als Grüner Star bezeichnet, ist eine chronische Augenerkrankung mit fortschreitender Schädigung des Sehnerven. Bei fehlender oder ungenügender Behandlung kann die Erkrankung mit dem Verlust von Sehfunktionen wie Gesichtsfeld und Sehschärfe einhergehen. Als Risikofaktoren sind ein individuell erhöhter Augeninnendruck, Lebensalter, eine positive Familienanamnese mit genetischer Disposition, aber auch Kurzsichtigkeit sowie Allgemeinerkrankungen (z.B. arterielle Hypertonie, Diabetes mellitus, Schlaf-Apnoe-Syndrom, Nikotinabusus, Migräne, periphere Durchblutungsstörungen) bekannt.Symptome
Der Betroffene spürt die Erkrankung in der Regel lange Zeit nicht. Erst bei starken Gesichtsfeldschäden werden die Ausfälle bemerkt. Einmal eingetretene Schäden können allerdings nicht rückgängig gemacht werden.Vorsorge
Prinzipiell kann das Glaukom in jedem Lebensalter auftreten, allerdings nimmt die Wahrscheinlichkeit mit zunehmendem Alter stetig zu. Ab dem 40. Lebensjahr wird deshalb eine Glaukom-Früherkennung alle zwei bis drei Jahre empfohlen. Dabei wird der Augeninnendruck gemessen und der Sehnervenkopf begutachtet.Diagnostik
Zur Diagnostik des Glaukoms stehen in unserer Abteilung die Gesichtsfelduntersuchung (Perimetrie) inklusive Frühdiagnostik (mittels Frequenzverdopplungsperimetrie, Blau-Gelb-Perimetrie) sowie morphologische Untersuchungen wie HRT und OCT zur Verfügung. Weiterhin führen wir Tagesdruckprofile mit Nachtmessung durch, was für den Patienten einen kurzen stationären Aufenthalt bedeutet.Therapie
Behandelt wird der „Grüne Star" in der Regel durch die regelmäßige Anwendung von augeninnendrucksenkenden Augentropfen. Sollten sie keine ausreichende Wirkung haben oder nicht vertragen werden (lokale und/oder systemische Nebenwirkungen), kommen operative Methoden zur Augeninnendrucksenkung infrage. In unserer Klinik stehen dafür unterschiedliche Methoden zur Verfügung. Dazu gehören Laserbehandlungen (selektive Lasertrabekuloplastik = SLT oder eine Zyklophotokoagulation = CPC), MIGS (minimal-invasive Glaukomchirurgie) sowie größere operative Eingriffe wie z.B. eine Trabekulektomie oder das Einsetzen von Implantaten. Die Art des operativen Eingriffes hängt von der bestehenden Augeninnendrucklage, dem benötigten Zieldruck sowie der allgemeinen Situation ab. Sie wird mit jedem Patienten besprochen und individuell für ihn festgelegt. In der Regel finden die operativen Eingriffe im Rahmen eines stationären Aufenthalts statt. -
Netzhauterkrankungen und Netzhautchirurgie
Netzhaut- und Glaskörperchirurgie (Chirurgie der hinteren Augenabschnitte)
Die Netzhaut kleidet das Auge von innen her aus und leitet das ins Auge einfallende Licht in Form von elektrischen Nervenimpulsen an das Gehirn weiter. Wenn die Netzhaut erkrankt, funktioniert die Reizweiterleitung nicht mehr richtig, so dass auch eine neue Brille unter Umständen nicht mehr helfen kann. Erkrankungen der Netzhaut können sowohl die gesamte Netzhaut als auch nur einzelne Bereiche, wie die Stelle des schärfsten Sehens (die Macula), betreffen.
Der Glaskörper ist eine gallertartige Substanz, die zum Größten Teil aus Wasser sowie in geringerem Maße aus Eiweißbestandteilen und Kollagenfasern besteht und das Auge ausfüllt. Harmlose, aber subjektiv störende Trübungen des Glaskörpers, oft als „Mouches Volantes" (franz. fliegende Mücken) bezeichnet, können mit zunehmendem Alter durch eine Schrumpfung des Glaskörpers entstehen.
Mittels Feindiagnostik durch OCT, Fluoreszenzangiographie, Fundusfotographie sowie Ultraschall lassen sich der Glaskörper und die Netzhaut genau untersuchen.In den überwiegenden Fällen ist eine Weitstellung der Pupillen notwendig.
Bitte kommen Sie daher zu Untersuchungen der Netzhaut ohne Auto!
Operative und therapeutische MöglichkeitenWir führen sämtliche netzhaut- und glaskörperchirurgische Verfahren, insbesondere sämtliche Vitrektomie-Verfahren in unserer Klinik durch. Wir behandeln:
Netzhautablösungen:
Bei der Netzhautabhebung kommt es meist aufgrund eines unbehandelten Einrisses oder Netzhautloches zu einer Abhebung der Netzhaut von der Aderhaut. Dies führt unbehandelt zu Sehausfällen bis hin zum Erblinden. Über eine 23Gauge Pars plana Vitrektomie inkl. Gas- oder Silikonöltamponade mit Laserbehandlungen von innen und ggf. Kältebehandlung von außen (Kryopexie) kann die Netzhaut wiederangelegt werden.Epiretinale Membranen (Gliose, Pucker, Zellophanmaculopathie):
Aus unterschiedlichen Gründen kann sich bei manchen Menschen ein Häutchen bzw. eine Membran auf der Macula bilden, die sich mit zunehmendem Krankheitsverlauf fältelt und Zug auf die Macula ausbildet, so dass im Verlauf eine Maculaschwellung entsteht und das Sehen immer stärker verzerrt wird. Diese Membran kann mittels 23 Gauge oder 25 Gauge Vitrektomie und sehr feinen Instrumenten entfernt werden (Peeling). Das Auge wird während der Operation meist mit Gas aufgefüllt, der als „Verband" von innen fungiert und bei der Entquellung der Macula hilft.Maculaforamen (Lochbildung innerhalb der Macula) oder Vitreomaculäre Traktion (VMT):
Bei einer unvollständigen Glaskörperabhebung kann durch das Anheftenbleiben des Glaskörpers an der Macula eine starke Traktion (Zug) auf der Macula entstehen. Diese kann zu einer Seheinschränkung und im Verlauf zu einer Ausbildung eines Maculaloches (Schichtforamen vs. durchgreifendes Foramen) führen. Ein durchgreifendes Maculaforamen muss mittels 23Gauge oder 25Gauge Vitrektomie verschlossen werden, hierbei wird ein dünnes Häutchen von der Macula abpräpariert und über das Foramen gelegt (inverted ILM-Flap-Technik). Ein Schichtforamen wird in den meisten Fällen nur beobachtet und muss nicht operiert werden. Bei einem Vitreomaculären Traktionssyndrom wird man zusammen mit Ihnen individuell entscheiden, ob eine Operation bereits notwendig ist oder noch abgewartet werden kann.Glaskörperblutungen:
Gerade bei Erkrankungen wie Diabetes kann es mit zunehmender Erkrankungsdauer zu Netzhautveränderungen und krankhaften Gefäßneubildungen kommen (proliferative diabetische Retinopathie). Hierbei kann es zu immer wiederkehrenden Blutungen in den Glaskörperraum aus den porösen neugebildeten Gefäßen kommen. Aber auch Einrisse der Netzhaut oder auch manchmal zunächst unbekannte Ursachen können eine Glaskörperblutung verursachen. Sollte sich die Blutung nicht von selbst zurückbilden oder die Ursache nicht klar sein, muss die Blutung mittels Vitrektomie entfernt und die Ursache z.B mittels Laserung der betroffenen Netzhaut versorgt werden.Maculaödem bei altersbedingter Makuladegeneration (AMD), diabetischer Retinopathie,
Venenverschluss oder hoher Myopie:
Ein Maculaödem kann aufgrund verschiedenster Ursachen auftreten. Es führt zu Verzerrtsehen und insgesamt zu einer fortschreitenden Sehverschlechterung. Zur Behandlung stehen intravitreale Injektionen (IVOM), also Injektionen in den Glaskörperraum, mittels VEGF Inhibitoren (Ranibizumab (Lucentis ®), Aflibercept (Eylea ®), Bevacizumab (Avastin ®),Brolucizumab (Beovu®)) und Corticosteroiden (Ozurdex ®, Iluvien ®) zur Verfügung. Mittels dieser Injektionen kann die Netzhaut entquellt und die krankhaften Gefäße abgedichtet werden, so dass die Sehleistung verbessert oder zumindest stabilisiert werden kann.Netzhautlöcher oder -degeneration:
Durch eine stark anheftende Glaskörpergrenzmembran können bei einer anomal verlaufenden Glaskörperabhebung Löcher in die Netzhaut gerissen werden. Unbehandelt können diese zu einer Netzhautablösung führen. Durch eine bestehende Kurzsichtigkeit ist die Netzhaut zusätzlich oft gerade in den äußeren Bereichen der Netzhaut verdünnt und neigt zu degenerativen Veränderungen und Lochbildung. Eine Laserbehandlung mittels Argonlaser ist dann die Therapie der Wahl, damit das Netzhautloch nicht weiter ausreißen kann.Proliferative diabetische Retinopathie oder Gefäßverschlüsse:
Mit zunehmender Erkankungsdauer treten bei Diabetikern Netzhautveränderungen auf. Bei einer proliferativen diabetischen Retinopathie muss daher die Netzhaut gelasert werden, um das Voranschreiten der krankhaften neuen Gefäße zu verhindern, da diese Gefäße sonst in den Glaskörperraum einwachsen und so zu Glaskörperblutungen oder schlimmstenfalls zu einer traktiven Netzhautablösung führen können.Man unterscheidet arterielle von venösen Verschlüssen. Venöse Verschlüsse haben insgesamt eine bessere Prognose für die Sehleistung, oft ist aber aufgrund einer Sauerstoffunterversorgung (Ischämie) der Netzhaut eine Behandlung mittels Argonlaser notwendig.
-
Sehschule, Operative und konservative Behandlung von Augenfehlstellungen, wie z.B. Schielen
Beratende Behandlung von Binocularstörungen in Problemfällen nach vorheriger Abklärung durch einen niedergelassenen Augenarzt.
Leistungsspektrum
- Strabismus (Schielen)
- Amblyopie
- binoculare Doppelbilder
- Augenmuskelparesen
- Asthenopien
- Retinomax-Refraktionsbestimmung
- Schieloperationen bei Kindern und Erwachsenen
Eine Terminvereinbarung ist telefonisch erforderlich zu folgenden Zeiten:
Montag bis Donnerstag
08.15 – 11.30 Uhr und 13.30 – 14.30 UhrFreitag
08.15 Uhr – 11.00 Uhr -
Tränenwegs-Chirurgie
Angeborener Tränenwegsverschluss (Dakryostenose)
Die Tränenwege können bei der Geburt noch nicht vollständig kanalisiert sein und führen dann bei den betroffenen Kindern zu tränenden oder auch verschleimten Augen. Bei einem Großteil der jungen Patienten kommt es innerhalb des ersten Lebensjahres zur spontanen Eröffnung. Bleiben die Tränenwege verschlossen ist das Risiko für bakterielle Entzündungen der Tränenwege und des Tränensackes erhöht. Sollte sich trotz antibiotischer Therapie keine Genesung einstellen, ist eine Operation der Tränenwege notwendig. Hierbei werden in Vollnarkose die Tränenwege sondiert und gespült. In einigen Fällen ist das Einlegen eines Silikonschlauches in den Tränenwegen sinnvoll. Der Silikonschlauch verbleibt für drei Monate und verbindet den oberen- und unteren Tränenweg mit der Tränensackausgang. Nach drei Monaten wird der Silikonschlauch wieder entfernt. Auch bei Erwachsenen kann es zu einem Verschluss der Tränenwege kommen. Die Patienten beklagen meist Tränenlaufen, Sekretausfluss aus den Tränenwegen, wiederkehrende Entzündungen im Tränenwegsverlauf oder des Tränensackes. Sollte eine konservative Therapie zu keiner Symptombesserung führen, besprechen wir mit Ihnen nach vorheriger Durchführung einer Röntgen-Kontrastmitteldarstellung der Tränenwege die Möglichkeiten zur operativen Therapie. Häufig kann durch das Einlegen eines Silikonschlauches in die Tränenwege zu einer Beschwerdefreiheit verholfen werden. Dieser Silikonschlauch wird nach etwa drei Monaten wieder entfernt. Bei dieser Operationsmethode bleibt der natürliche Verlauf der Tränenwege erhalten und ist somit ein schonendes Verfahren. Bei schwerwiegenden Fällen ist eine Silikonschlauchintubation nicht ausreichend und es ist ein größerer Eingriff nötig (Dakryozystorhinostomie nach Toti). Bei diesem Verfahren wird eine direkte Verbindung zwischen dem Tränensack und der Nasenhöhle geschaffen. Diese Operation wird während eines kurzen stationären Aufenthaltes durchgeführt. -
Behandlung von Tumoren der Lider und der Augenanhangsgebilde sowie chirurgische Behandlung von Lidfehlstellungen
Lidchirurgie
Eine regelrechte Lidstellung ist zum Erhalt des optimalen Schutzes der Augenoberfläche sowie der Funktionserhaltung notwendig. In unserer Lidsprechstunde begutachten wir die verschiedenen Formen der Lidfehlstellungen und Tumore der Lider und besprechen mit Ihnen die Möglichkeiten zur operativen Korrektur. Die Operationen werden zumeist ambulant und in örtlicher Betäubung durchgeführt und werden von den Krankenkassen bezahlt.Hängendes Oberlid (Ptosis)
Bei einer Schwäche des Lidhebermuskels kommt es zu einem Herabhängen des Oberlides. Wenn das Oberlid die Pupillenebene erreicht oder überschreitet kann es dabei zu einer Sehminderung, Einschränkung des Gesichtsfeldes sowie einer Kopfzwangshaltung kommen.
Vor der operativen Korrektur sollte eine Vorstellung beim Neurologen erfolgen um eine Muskel- oder Nervenerkrankung auszuschließen.
Über einen kleinen Hautschnitt am Oberlid wird der Muskel aufgesucht und gefaltet, sodass eine bessere Lidhebung möglich wird.Ein- oder Auswärtsdrehen der Lidkanten (Entropium/Ektropium)
Diese Form der Lidfehlstellung betrifft meist das Unterlid. Hierbei kommt es zu einem Einwärts- oder Auswärtsdrehen der Lidkante. Dies kann je nach Lidstellung zu schweren Entzündungen auf der Augenoberfläche bis hin zu tieferen Infektionen (Hornhautulcus) führen. Hier wird eine operative Korrektur der Lidstellung angestrebt, wodurch die Lidkante wieder an den Augapfel angelegt wird. Die passende Operationsmethode wird individuell je nach Befund ausgewählt. Diese operativen Stellungskorrekturen werden stationär in örtlicher Betäubung durchgeführt.Schlupflider (Dermatochalais)
Altersbedingte Veränderungen führen zu einem Erschlaffen der Oberlider, wobei sich sogenannte Schlupflider ausbilden. Hierdurch kann es zu einem zunehmenden Druck- und Müdigkeitsgefühl der Augen, einer Fehlstellung der Wimpern, chronisch-entzündeter Lidhaut sowie eingeschränktem Gesichtsfeld kommen. Bei der operativen Korrektur wird die überschüssige Lidhaut entfernt. Bei der Voruntersuchung muss neben der Befunderhebung und dem Aufklärungsgespräch über die Operation im Vorfeld ein Antrag zur Kostenübernahme an die Krankenkasse gestellt werden.Lidhautwucherungen (Tumore)
Lidhautwucherungen können sowohl gutartig als auch bösartig sein. Das bei der Operation entfernte Gewebestück wird von unseren Pathologen mikroskopisch / histologisch begutachtet um eine genaue Diagnose zu stellen. Sollte ein bösartiger Befund nachgewiesen werden, besprechen wir mit Ihnen die anschließende Prozedur.
Das Team der Augenklinik in Charlottenburg
Unsere Fachärztinnen, Ärzte, Pflegekräfte und Service-Mitarbeitende überzeugen mit Fachkompetenz und stellen Ihr Wohlergehen an die oberste Stelle. Das ist das Team der Tagesklinik sowie der stationären Abteilung des Berliner Fachbereichs für Augenheilkunde:

Chefarzt

Oberärztin

Oberärztin, FEBO

Oberärztin

Chefarztsekretärin
Kathrin Scholl

Klinik-Praxis-Managerin
Anna Fetter

Stationsleitung Station 4
Ute Blanck
Aus- & Weiterbildung in der Abteilung für Augenheilkunde in Berlin
Studenten
Studenten
PJ-Studenten der Charité
Famulaturen
Weiterbildungsermächtigung
WB Augenheilkunde 60 Monate (Chefarzt Prof. Dr. Dr. Rieck)
Augenklinik in Berlin-Charlottenburg: Ihr Aufenthalt in der Schlosspark-Klinik
Wir wollen, dass Sie sich während Ihres Aufenthaltes in der Abteilung für Augenheilkunde in der Schlosspark-Klinik in Berlin wohlfühlen. Dafür sorgen nicht nur unser Ambiente und die Ausstattung, sondern auch unsere Mitarbeitenden, die auf Ihre Sorgen und Fragen eingehen, wie z. B.: Wann ist die Visite? Um welche Zeit werde ich nach Augenoperationen entlassen? Allgemeine Fragen zu Ihrem Aufenthalt im Fachbereich für Augenheilkunde der Schlosspark-Klinik in Berlin beantworten wir Ihnen bereits an dieser Stelle. Von der Aufnahme in unserer Fachabteilung für Augenheilkunde in Berlin bis zur Entlassung haben wir den Ablauf hier skizziert:
-
Vorstationärer Termin
Zeitnah vor dem geplanten Operationstermin findet die (ambulante) vorstationäre Vorstellung in der Klinik statt. Hierzu bringen Sie bitte eine Einweisung vom niedergelassenen Augenarzt sowie eine Kostenübernahme-Bescheinigung Ihrer Krankenkasse mit. In der zentralen Aufnahme können Sie die Aufnahmeformalitäten erledigen. Zum Aufnahmegespräch und zur Narkoseaufklärung inkl. eventuell noch erforderlicher Untersuchungen gehen Sie ins Diagnostische Zentrum im Erdgeschoss. Anschließend erfolgen die OP-Aufklärung sowie ggf. weitere Untersuchungen in der Augenabteilung.
-
Operationstag
Am Vortag der Operation rufen Sie bitte um 17.00 Uhr unter der Tel. +49 (0)30 3264-1854 an. Dort wird man Ihnen mitteilen, wann Sie am OP-Tag zur Aufnahme erscheinen sollen. Am OP-Tag melden Sie sich bitte zunächst in der zentralen Aufnahme. Anschließend erfolgen Zimmerzuteilung und OP-Vorbereitung. Wir bitten um Verständnis, dass Notfälle und andere unvorhersehbare Ereignisse zu Verzögerungen im Operationsplan führen können.
-
Tagesablauf
Vormittags: Ärztliche Visite
Spezielle Untersuchungen finden zu individuellen Terminen statt. -
Entlassungstag
Nach dem Abschlussgespräch mit Ihrem Stationsarzt bzw. Oberarzt erhalten Sie die Entlassungsunterlagen (Kurzbrief mit Medikamentenplan). Die Zusendung des vollständigen Entlassungsberichts erfolgt anschließend an den niedergelassenen Augenarzt. Üblicherweise verlassen unsere Patienten das Krankenhaus zwischen 10.00 bis 12.00 Uhr.

Sprechzeiten & Termine der Abteilung für Augenheilkunde in Berlin
Bitte beachten Sie:
Für die Behandlung bei uns in der KV-Sprechstunde benötigen Sie die Überweisung eines Augenarztes oder einer Augenärztin. Die Angaben im Überweisungsschein müssen wie im Muster ausgefüllt sein. Vielen Dank.
Wir können leider keine Überweisungen von Ärztinnen oder Ärzten anderer Fachrichtungen annehmen.
Patient:innen unserer Privatsprechstunde benötigen keinen Überweisungsschein.
Wir bitten Sie um Verständnis, wenn es etwas länger dauert. Manchmal kann es auch durch die Versorgung von Notfallpatienten zu Verzögerungen im Ablauf kommen.
Deshalb empfehlen wir Ihnen, Getränke und etwas zu Essen mitzunehmen. Wir bitten Diabetiker an ihre Insulinration zu denken.
Sprechstunde für gesetzl. Versicherte
KV-Ermächtigung: Prof. Dr. Dr. Peter Rieck, FEBO
Schwerpunkte: Hornhaut, Glaukom, Lid, Netzhaut
Montag bis Freitag
8.00 - 11.00 Uhr
Bei dringenden Notfällen außerhalb der Sprechzeiten wenden Sie sich bitte an die Zentrale Notaufnahme (ZNA) der Schlosspark-Klinik.
Sprechstunde für Privatpatienten
Leitung: Prof. Dr. Dr. Peter Rieck
Stellvertretung: Oberärztin Katja Göbel
Montag bis Freitag
Nach telefonischer Vereinbarung
Anmeldung: Kathrin Scholl, Anna Fetter
Tel. +49 (0)30 3264-1252
Fax +49 (0)30 3264-1257
E-Mail
Raum 0b24, Untergeschoss
Orthoptik (Sehschule)
Auch für diese Sprechstunde ist die Überweisung eines Augenarztes notwendig. Die Überweisung eines Kinderarztes ist leider nicht ausreichend.
Montag bis Freitag
08.30 – 12.00 Uhr
Montag bis Donnerstag
13.30 – 15.00 Uhr
Aktuell können wir leider keine Termine annehmen.
Tel. +49 (0)30 3264-1268
Fax +49 (0)30 3264-1257
Haus C
Abteilung für Augenheilkunde der Schlosspark-Klinik im Herzen Berlins
Die Schlosspark-Klinik mit ihrem Fachbereich für Augenheilkunde befindet sich in Charlottenburg. Dadurch sind wir mit zahlreichen Verkehrsmitteln unkompliziert zu erreichen und begrüßen unter anderem Patientinnen und Patienten aus den umliegenden Stadtteilen Halensee, Westend, Wilmersdorf, Schöneberg und Mitte, aber auch aus Lichtenberg, Hohenschönhausen, Heinersdorf, Pankow, Malchow und Prenzlauer Berg. Während wir die ersten Ansprechpartner für Augenheilkunde sind, finden Sie Leistungen wie Gynäkologie in der zweiten Klinik unseres Verbunds, der Park-Klinik Weißensee. Die Krankenhäuser an den Standorten Weißensee und Charlottenburg bilden zusammen die „Park-Kliniken“ Berlin und bieten so ein breit gefächertes Diagnose- und Therapiespektrum.
Veranstaltungen & Stellenangebote
Stellenangebot
MFA Medizinischer Fachangestellter (m/w/d) für unsere KV-Ambulanz der Augenheilkunde
Standort: Schlosspark-Klinik GmbH, Heubnerweg 2, 14059 Berlin
Umfang: in Teilzeit- oder Vollzeitbeschäftigung
Eintrittstermin: zum nächstmöglichen Zeitpunkt
05.04.2024